医療現場の人材流出は、多くの医療経営者が直面する慢性的な課題である。その要因のひとつには、患者やその家族からの苦情対応を「現場(個人)任せ」になりやすい構造がある。
患者やその家族から寄せられる苦情は、必ずしもネガティブなものばかりではない。中には、診療やサービスの質を高める建設的なフィードバックの場合もある。問題は、その対応を医療従事者個人に委ねたままにしている点である。医療従事者個人が孤立無援で矢面に立てば、心身の疲弊、職場満足度の低下、さらには人材流出につながる危険性が高まるのは当然だろう。
この実態については、パーソル総合研究所が実施した「医療従事者の職業生活に関する定量調査」の結果から、組織として苦情対応を設計できているか否かによることが分かった。小規模でも組織対応が機能している職場がある一方で、大規模でも個人任せが残る職場がある。体制が整わない職場ほど、看護師や医療事務職に負担が集中し、職業生活におけるウェルビーイングが下がり、転職意向が高まる傾向が見られた。
この結果を踏まえ、本コラムでは調査のデータを基に、医療経営者が直視すべき課題と解決の方向性を考えたい。
苦情対応の負担は「看護師・医療事務」に集中
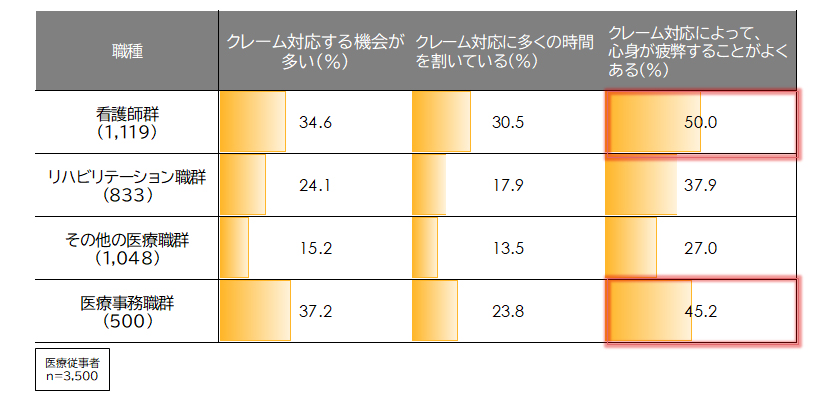
まず注目すべきは、苦情(クレーム)対応の負担が特定職種に偏っている点である。調査によれば、看護師群の50.0%が「クレーム対応によって、心身が疲弊することがよくある」と回答しており、医療事務職群も45.2%に達している(図表1)。一方で、リハビリテーション職群やその他の医療職群は相対的に低い傾向だ。つまり、矢面に立たされる役割が一部の職種に集中しているのである。
こうした苦情対応は「業務の一環」として処理されがちだが、その実態は通常業務に割くべき時間を奪い、かつ感情労働として精神的エネルギーを消耗させる。看護師や事務職における高い疲弊割合は、職場全体のモチベーション低下に直結するリスクを示している。
組織の規模が小さいほど「個人任せ」の構造が色濃い
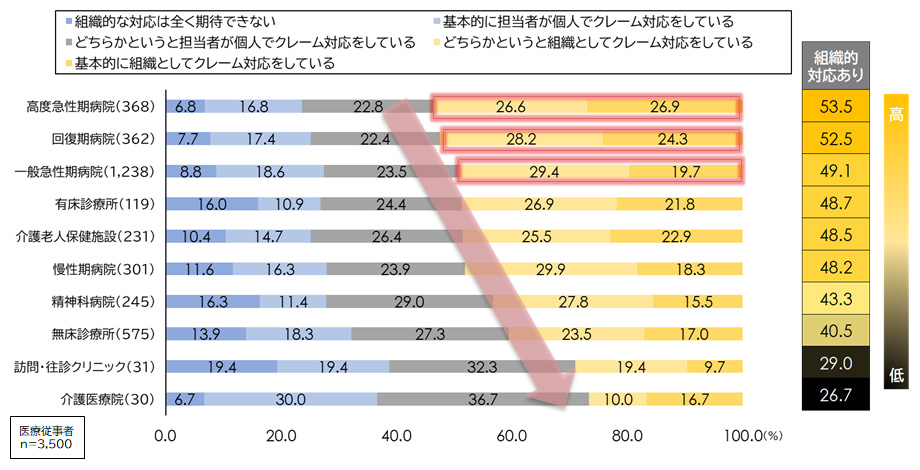
調査を進めると、組織規模による明確な違いが浮かび上がった。高度急性期病院では53.5%、回復期病院では52.5%が「組織的対応あり」と回答したのに対し、訪問・往診クリニックは29.0%、介護医療院は26.7%にとどまっている(図表2)。小規模や地域密着型の施設では、担当者個人が対応せざるを得ない状況が常態化している。
*
病院の区分の詳細については報告書 を参照
この構造的な違いは、単なるリソース不足だけでなく、医療従事者の心理的安全性に直結する問題である。組織的対応の裏付けがなければ、苦情を受けた際に「守ってもらえる」という安心感が欠如し、現場の職員は萎縮や疲弊を強める。
ここで強調すべきは、苦情そのものが悪いのではなく、それを「組織的に生かせない構造」に問題があるという点だ。建設的な意見は本来、業務改善の糧となるはずだが、個人任せの現場ではそれが疲弊と離職リスクに直結してしまうのである。
一方で、すべての苦情が建設的とは限らない。近年は、過度な要求や暴言といった「ペイシェントハラスメント(ペイハラ)」が深刻化しており、これは業務改善の糧どころか、医療従事者の離職を直接的に引き起こす不当な行為として各所で指摘されている。筆者も別調査「カスタマーハラスメントに関する定量調査」でその実態を示している(コラム「深刻化するペイシェントハラスメント」)。
こうした不当な対応から医療従事者を守る仕組みは、現場の負担軽減にとどまらず、人材定着を左右する経営上の施策といえる。このリスクを定量的に裏付けるのが、今回の調査結果だ。
組織対応の有無がウェルビーイングに関係する
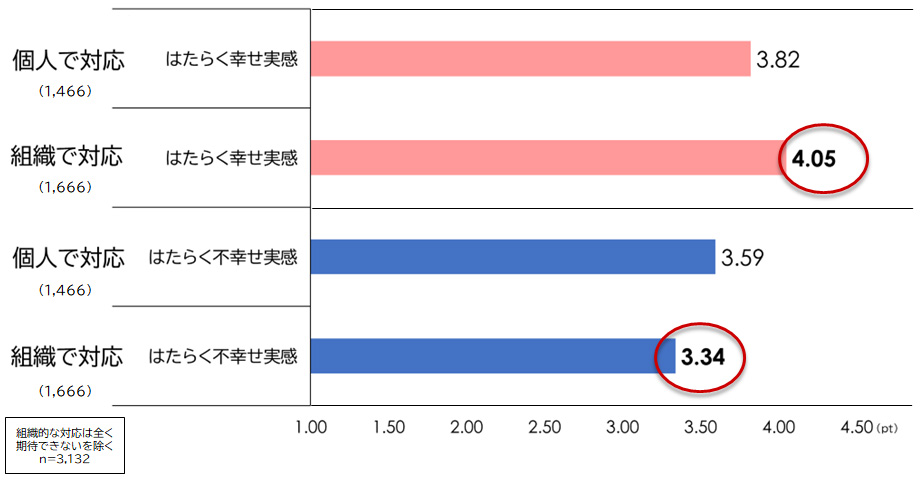
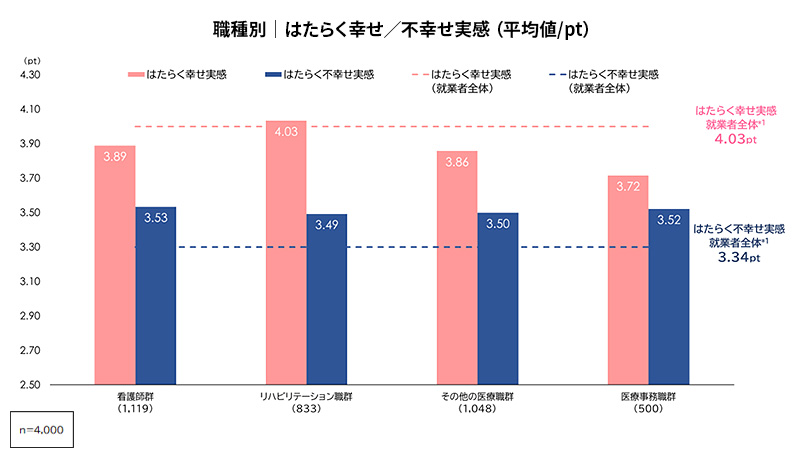
前述したペイシェントハラスメント対策の重要性は、世間にも共有されつつある。では、苦情における組織対応の有無がどの程度医療従事者の働きがいに影響しているのか。調査では、個人で対応している場合と、組織で対応している場合とで働くことを通じて幸せ/不幸せを感じている「はたらく幸せ実感」「はたらく不幸せ実感」に明確な差が確認された。
具体的には、組織対応がある職場では「はたらく幸せ実感」が4.05ポイントと、個人対応の3.82ポイントに比べて高かった。一方、組織対応がある職場の「はたらく不幸せ実感」は3.34ポイントにとどまり、個人対応の3.59ポイントよりも低く抑えられている(図表3)。
つまり、組織が苦情対応を担うことで、医療従事者は「守られている」という安心感を得やすくなり、職場への肯定的な感情が高まると同時に、ネガティブな感情は軽減されるのである。
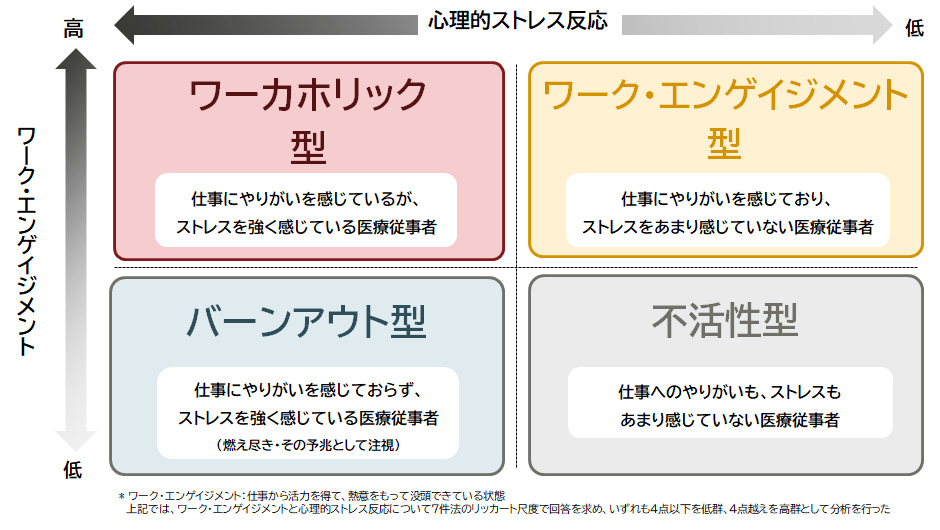
さらに「ワーク・エンゲイジメント」と「心理的ストレス反応」の傾向で、医療従事者を以下の4タイプに分類して分析をした(図表4)。
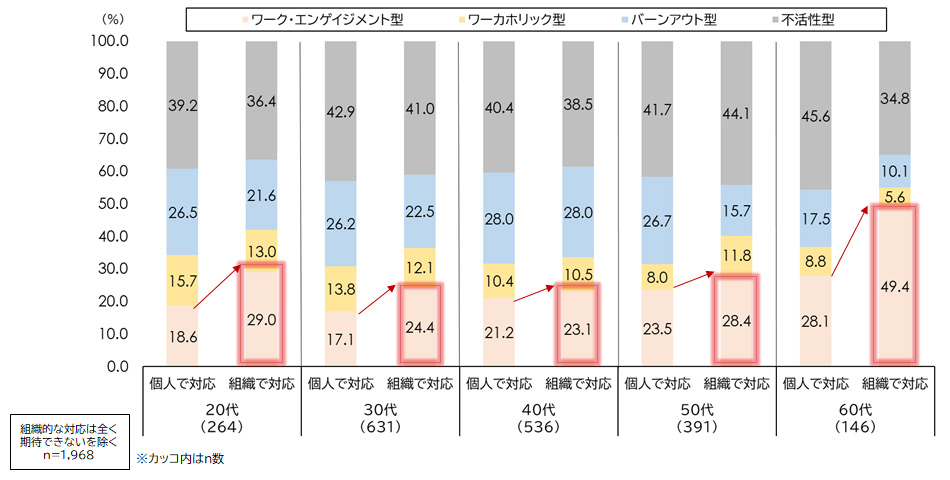
年代別に見ると、20代や60代といった両端の層で、組織で苦情対応がある場合に、仕事にやりがいを感じストレスをあまり感じない「ワーク・エンゲイジメント型」が顕著に増加していた(図表5)。若年層ではキャリア形成初期に安心感を得られ、シニア層では蓄積した経験を生かしやすくなる。組織で苦情対応することは、単なるトラブル処理にとどまらず、医療従事者の働きがいを支える基盤となることが見えてくる。
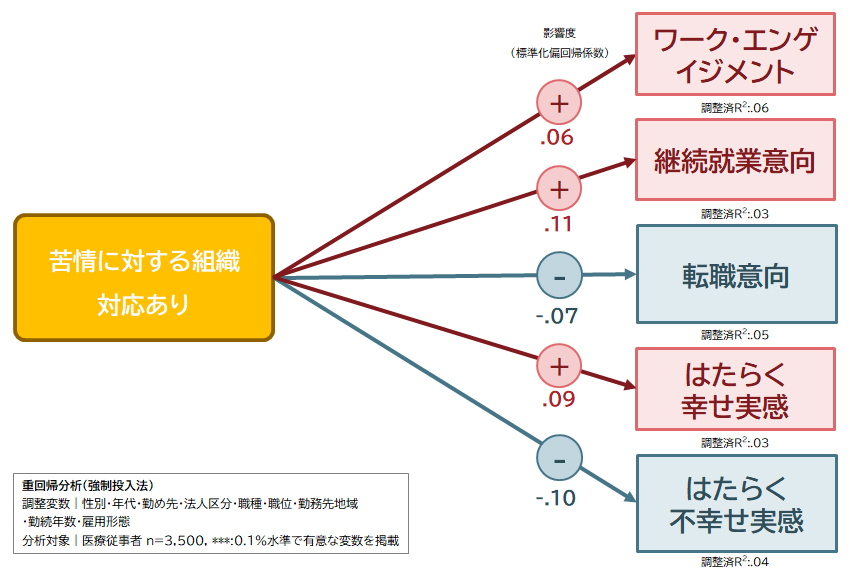
この影響の確からしさを確認するために、多変量解析を行った(図表6)。この結果、組織的な対応がある職場では、無い職場と比較して継続就業意向が高く、転職意向が低いことが確認された。つまり、苦情対応の仕組みを整えることは、人材流出防止の対策であり、組織の持続可能性を高める施策であるといえる。
組織は医療従事者を守れるのか
では、苦情対応に関して経営として何を整えるべきか。ここではいくつかの事例を紹介しつつ提案したい。
第1に、対応方針の明文化である。
苦情対応において「組織としての立場」を明示することは、医療従事者の心理的安全性を支える最初の一歩である。単に苦情対応担当者を置くだけではなく、対応方針を院内で共有し、患者から相談を受ける専門窓口の役割を明確化することで、医療従事者は「組織に守られている」という安心感を得ることができる。
例えば、神奈川県立がんセンターでは患者と医療側の対話の橋渡し役である「医療メディエーター」を常勤配置し、月例の苦情検討会を通じて現場(職員)と組織をつなぐ仕組みを確立している。単発的なクレーム処理ではなく、事例を記録・分析し、改善策を組織にフィードバックする体制を整備した結果、訴訟リスクをゼロに抑えると同時に、医療従事者の安心感を高めていると報告されている※1。
※1
厚生労働省(2021年9月15日). 医師の働き方改革に関する好事例について.https://www.mhlw.go.jp/content/10800000/000832529.pdf
こうした仕組みは、単に「苦情処理を担当する人を置く」というレベルを超え、経営と現場を橋渡しする役割を持つ。組織としての姿勢を明文化し、記録と学習のプロセスに組み込むことで、苦情を「負担」から「改善資源」へと転換することが可能になるだろう。
第2に、患者相談窓口の設置や仕組みの整備である。
最初の事例でも窓口設置には触れたが、限られたリソースでも「誰かが対応する」安心感をつくる仕組みは導入可能だ。例えば、厚生労働省がまとめた医療勤務環境改善の好事例集※2では、地域病院が「患者相談窓口」を設置した当初、利用件数が伸び悩んだものの、相談担当者が定期的に病棟を巡回し職員から直接声を集める形に改めた結果、サービス改善や説明不足の是正につながった事例が報告されている。
※2
厚生労働省(2023). 勤務環境改善に向けた好事例集. https://www.mhlw.go.jp/content/10800000/001128611.pdf
こうした仕組みは大病院だけでなく、クリニック規模でも応用可能である。たとえば「週1回の相談時間」や「匿名意見箱の設置」「地域医師会の相談窓口との連携」など、小さな工夫でも医療従事者の心理的安全性を高め、苦情の芽を早期に摘むことができる。
第3に、経営トップのメッセージの発信である。
2025年4月に、カスタマーハラスメント(ペイシェントハラスメント)対策を事業主の義務とする法律が可決された。この流れを契機に、さまざまな組織で「患者や家族からの迷惑行為には組織として対応する」という方針を対外的に明示しはじめた医療機関も多い。加えて、2026年10月1日より、カスタマーハラスメント対策が組織に義務付けられることとなった。経営トップが「職員個人にハラスメント対応を丸投げしない」と宣言することは、それ自体が人材流出防止に向けた強力な防波堤となるだろう。
まとめ
本コラムでは、個人任せの苦情対応が医療従事者の職業生活に及ぼす影響を確認した。
苦情対応を個人任せにすれば、職業生活におけるウェルビーイングは損なわれ、継続就業意向は低下し、転職意向が高まる。逆に、組織的対応を整備すれば、はたらく幸せ実感が高まり、不幸せ実感が低下し、職業生活においてより高いウェルビーイング状態で働くことができる。
経営の責務は、職員個人に丸投げせず、方針・仕組み・支援を備えた防波堤を築くことにある。苦情は適切に拾い上げれば、サービス改善の資源となり、医療従事者の誇りや患者満足にもつながる。だが、それを個人任せにする限り、現場は疲弊し人材は流出する。人材不足が常態化する中、苦情対応を「負担」から「学び」に転換できるかどうかが、組織の将来を分けるのである。
本コラムが、医療現場における苦情対応の組織設計・運用の見直しに着手するための一助になれば幸いである。
THEME
注目のテーマ
CONTACT US
お問い合わせ
こちらのフォームからお問い合わせいただけます